현대의학이 발전시켜 놓은 인공수정과 시험관 기법은 많은 발전을 거듭하여서 이로 인한 혜택을 입는 분들이 많지만, 이러한 기법들이 좀더 약물 선택에 대한 체질의 차이를 이해한다면 훨씬 더 좋은 결과를 가져올 수 있다고 본다. 또한 굳이 꼭 이 방법을 써야 하는 경우들을 제외하고는 자연 임신이 가능한 임신모들이 자신의 임신에 대해서 방해 요인들을 잘 헤쳐가면 얼마든지 자연 임신이 가능하다고 본다. 인공수정이나 시험관 아기의 또 하나의 문제는 성공하는 분들을 빼고는 10년 이상을 노력을 해도 안 되는 경우도 있어서 본원에 찾아온다. 또한 내가 치료하는 난소암 환자 중에 다수가 인공수정이나 시험관 아기 시술을 하면서 체질에 맞지 않는 호르몬 요법을 오래도록 거듭하다가 생긴 분들이 있다. 태음인 환자 한 분은 난소암이 재발을 하여서 왔는데 하는 이야기가 10년 이상 인공수정하다가 실패하고, 결국은 한약을 한 재 먹고 나서 임신이 되었는데 출산 이후에 난소암이 걸렸다고 한다. 또한 인공수정뿐만 아니라, 피임의 방법으로 오래도록 estrogen 유사제제를 먹고서 여성 피임을 하였던 분도 있다. 이는 배란을 위한 호르몬 치료방법이나 불임을 위한 estrogen 사용 방법이 일부 체질에는 난소암을 trigger 할 수도 있다고 본다.
case 1) 소음인 10 년 이상 인공수정 실패 – 한방요법과 에스트로겐 병용 성공 외음부암 발생
여기서 다루고자 하는 경우는 10년 가까이 병원을 다니면서 인공수정에 의존하였던 환자로서 정상적인 부부생활이 되지 않아서 인공수정에 의존할 수밖에 없었는데, 2007년도에 처음 불임으로 내원한 적이 있었지만 한 번 다녀가고 한방치료를 하지 않았다. 2009년도 와서 지속된 양방치료가 실패하자 본격적으로 한방치료를 시작하였다. 2009년 4월부터 한방약물을 복용하였지만 2009년 5월에 표준치료 순서대로 메리오날 주사 GnRH agonist와 크로미펜을 사용하였다. 그리고 실패하고 나의 권고를 듣고 이러한 약물을 사용하지 않고, estrogen과 한약만으로 치료 3개월만에 성공하여서 딸을 낳게 되었다. 그런데 출산 후에 바로 본인의 외음부에 혹이 있었던 것이 콩알만큼 커지면서, 잡혀지는 것을 느껴서 Y 대 에서 검사한 결과 vulva cancer (외음부암)로 adenocarcinoma의 pathology가 나왔고 당시 림프전이가 되어 있어서 예후를 좋게만 듣지는 못하였다. 병원에서 수술 날짜를 잡아 놓고 왔는데 이미 림프절전이가 있어서 이를 포기하고 한방치료를 시작하였다.
출산 전 3개월 치료 후에 임신과 더불어서 한 달 이후에 약물을 중지하였고 출산 이후에는 수유를 하지 못하고 3년 동안 UFT라는 소음인 약물과 본원의 한약으로 수술 없이 완전 관해되었다. 환자분에게는 좋은 이야기가 아니기 때문에 자료를 정확하게 실어서 소개하지는 않겠다. 기쁨과 동시에 걱정거리가 생겼지만 사상학의 치료 방법으로 다행히 관해되었다.
이후 딸을 안고 이전 인공 수정을 시켜주었던 선생을 찾아 갔는데 M 병원의 주치의 선생은 이 환자를 보고 너무 놀라워서 “당신이 어떻게 살아 있느냐” 하면서 반가워 하였고 이 산부인과 선생님은 이 환자의 이야기를 듣고 나를 찾아왔다. 10년 동안 정상적인 인공수정 시험관 등을 수도 없이 하였는데 성공치 못하다가, 애기도 만들고 암도 치료가 되어서 찾아오니 궁금하여서 내게 진료차 왔다. 그래서 양방에서 간과하고 있는 체질의 문제와, 인공수정이나 시험관 아기를 시행할 때 사용되는 약물들이 체질에 따라서 다르게 쓰여져야 한다는 나의 이론을 설명들었다.
이후 한 소음인 환자가 오게 되었는데 이 환자도 임신을 서두르는 환자라 1월달에 내원하여서 한방약물을 사용하였다. 이 환자는 내원하기 전에 인공수정을 3차 하고 시험관 시도를 하였는데 착상단계에서 실패를 하였다. 그래서 한의원을 내원하였는데 마침 내게 찾아왔던 M 병원의 선생님이 주치의였다. 그래서 내가 자궁내막 두께를 확인해 볼 것을 권유하였다. 내 기준으로는 배란기 때 11-14mm가 되지 않으면 소음인들이 쉽게 임신이 되지 않는다고 생각한다. 그런데 에스트로겐이 낮은 소음인은 1년 중에 적어도 봄 여름이 되어야 임신이 가능하다. 에스트로겐은 여름철에 가장 높아지고 겨울철에 가장 낮아진다. 그래서 3, 4 개월을 기다려서 에스트로겐이 높아질 때 임신 시도를 권유 하였다. 이 환자는 기다리지 못하고 다시 선생님한테 가서 내 이야기를 하니 그 선생님은 한 선생님 말대로 그냥 기다려 볼 것을 권유하였다고 한다. 하지만 환자는 내 방법대로 다른 약물은 사용하지 말고 에스트로겐만 사용해 줄 것을 종용하였고, 그 선생님과 어떻게 타협이 되었는지 몰라도 그렇게 해주셔서 5월달에 내게 왔을 때는 쌍둥이 임신을 해서 꽤 큰 상태에서 초음파를 보게 되었다. 이 환자는 자궁 내막이 초기에 내원하였을 때 너무 얇아서 환자에게 짜게 먹을 것을 종용하였고, 엽산도 2배로 먹게 하였다. 또한 10주 동안 아스피린을 복용할 것을 권유하였다. 그리고 크로미펜은 사용치 않고 성공하게 되었다.
이러한 모든 문제들은 호르몬이 각 체질마다 다른 역할로 임신에 영향을 주고 있고, 이를 잘 선택함으로써 실패를 성공으로 되돌릴 수 있는 가능성은 얼마든지 있다고 본다. 특히 소음인에게서 중요한 것은 자궁의 크기와 내막의 두께이다.
자궁을 자라게 하고 내막을 두껍게 하는 것은 estrogen의 역할인데, 오래도록 싱겁게 먹는 것을 습관으로 지녀온 소음인들 중에는 자궁크기가 4cm 이하인 분들이 많다. 이런 분들은 내막이 배란기 때 매우 얇아서 7-8 mm 정도밖에 안 되는 경우가 많다. 그런데도 인공수정 시험관 아기를 시도하여서 실패를 하는 경우를 본다. 소양인 편에서 다루겠지만 내게 와서 17 년 동안 아기를 못 만들다가 딸을 낳은 엄마가 있다. 이분의 부친이 일본과 연관된 사업을 하시기에 나한테 일본의 불임 환자들이 많이 온다. 그런데 이분들은 하나같이 자궁두께에 대해서 정확하게 알고 있다. 그래서 내막이 얇은 분들은 꾸준히 estrogen 요법을 하는 분이 많다. 그런데 어찌 된 일인지 한국의 환자들은 내막에 대하여서 별로 인식을 안 하고 있다. 특별히 얇은 경우를 제외하고는 크게 고지 받은 바가 없다고들 한다.

독자들이 잘 알고 있겠지만 자궁내막은 월경기간에 2-4mm 정도가 평균이다. 초기의 증식기는 (6-14일) 5-7mm가 평균이다. 후기증식기와 배란되기 전까지는 11mm, 분비기에는 7-16mm가 평균적이다. 그런데 인공수정에 관한 약물들이 이를 두껍게 하기도 하고 얇게 하기도 한다. 배란 날짜를 맞추기 위해서 사용하는 GnRH agonist는 소음인들에게는 자궁내막을 얇게 만들 수 있고, 수정 이후에도 estrogen 저하가 위에서 설명했듯이 착상이나 성장의 실패를 가져오게 할 수 있다.
또한 clomifen과 같은 프로게스테론 유지제제들도 에스트로겐과 프로게스테론의 경쟁적 길항관계 때문에 인공수정이 실패한 소음인들에게는 내 개인적인 견해로는 권고치 않는다. 반면에 최근에 어떤 연유로인지 몰라도 metformin을 사용하는 것을 보았다. 이러한 metformin(당뇨약)은 소양인 약물이다. GnRH agonis와 함께 소양인에게 유효한데, 이는 소양인은 estrogen이 너무 높은 탓에 자궁내막대 과비후 되어 있으면서 (14mm 이상), estrogen이 떨어지지 않아서 progresterone이 유지되지 않는다. 이러한 경우 소양인 임신약물과 함께 gnRh agonist만을 사용하면 성공의 가능성이 높다고 본다.

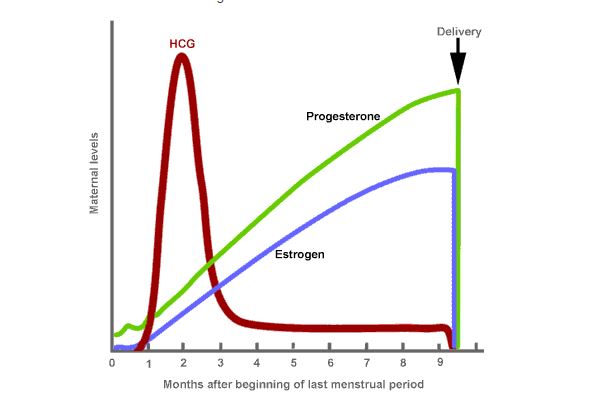
위에 IVF (in vitro fertilization ) – 인공수정에 관한 한 논문에 실린 자료를 인용해 본다. 여러 가지의 다른 기준의 결과가 나올 수 있지만 이 경우는 내가 임상적으로 체험한 경우와 가장 유사하다. 임신에서는 hCG가 매우 중요하다. 임신이 되면 9주까지는 hCG가 상승하면서 임신을 확정시킨다.
이 논문은 total 40명의체외수정의 경우에 대한 성공률을 체크한 논문이다. 임신 여부를 측정할 수 있는 기준이 되는 hCG를 주입할 당시에 자궁내막의 두께와 성공률에 관한 글이다.
자궁내막이 9mm 이하에서는 n 수가 적지만 두 명 중에서 한 명도 성공치 못하였고, 9-11 mm에서는 8명 중에 한 명이 성공되었다. hCG는 태양성이다. 즉 태음인 약물이다. 일반적으로 자궁내막이 얇은 경우를 보이는 것은 싱겁게 먹은 소음인들과 태음인 중에서 싱겁게 먹거나 coffee를 즐긴 태음인들이다. 추론컨대 아마도 성공한 1명은 태음인이었을 것이고 나머지 체질인 소음인은 오히려 이가 방해요인으로 작용하였을 것으로 본다. 물론 이는 가정을 해본 것이다. 나머지 자궁내막의 두께가 11-15mm의 경우는 일반적으로 태음과 소양인들에게서 나타나는데, 이들 21명 중에 11명은 성공하고 나머지 10 case는 실패한 경우도 역시 태음인만 이 약물이 듣기 때문이라고 가정해 볼 수 있다. 나머지 15mm 이상도 마찬가지로 반 정도의 승률이 있었던 것은 이들 중에 반이 태음인이라고 가정해 볼 수 있다.
이 소음인 편에서는 자궁내막이 얇은 경우 내막을 두껍게 하기 위해 한약이든 양약이든 사용해야 하는데 양약의 좋은 점은 바로 반응하기 때문이지만, 또한 나쁜 점은 지속적으로 사용하게 되면 결국 반응률이 떨어져서 체내의 에스트로겐 생산기전 자체가 낮아진다는 점이다. 이런 점에서 한약은 매우 유용하다. 양방과 같은 지속 사용시의 반응율의 저하를 가져오지 않는다. 몇 달 동안 자궁내막이 얇고 자궁크기가 적은 소음인들에게 한약을 사용해 보면 자궁이 어느날 두꺼워져 있고 내막이 실해져서 임신이 가능하게 되는 것을 본다. 또한 이는 계절 영향도 있다.
case 2) 소음인 어려서부터 뇌하수체 부전으로 호르몬요법, 에스트로겐과 한방요법으로 성공
꽤 오래 전에 치료한 환자 중에 고용량 에스트로겐과 한약으로 성공한 사례가 있었다. 이 환자는 어려서부터 당시 몇 백만원에 달하는 고가의 호르몬주사를 맞고 성장을 하였다. 어려서부터 뇌하수체 부전으로 여성호르몬의 생산이 안되서 고가의 주사를 대학 때까지 맞고 자랐다. 이후 결혼을 하였지만 2년 동안 임신이 되지를 않았는데 자궁 자체가 너무 작았기 때문이었다.
내분비를 담당하는 주치의는 절대 임신이 불가능하다고 하였고, 신랑은 이 사실을 알고도 결혼을 하였는데 시어머니는 이를 전혀 모르고 있었다. 그리하여 2년 동안 애기가 없자 우리 한의원으로 보내서 약을 사용하였는데, 나는 당시 보약을 지어주었고 임신은 역시 불가능한 것으로 알고 있었다. 시어머니 성격이 매우 급하여 약을 한 달 먹고 나서 왜 바로 임신이 안되냐는 식으로 전화로 따져 물었다. 나는 이런 황당한 경우가 있나 생각하며 다소 화가 나 있었다. 그 당시는 초음파를 가지고 있지 않았기 때문에 신랑을 통하여 자궁이 미 발육으로 임신이 불가능하다는 이야기만을 들은 상태였다. 그래서 나와 협진하는 산부인과 선생님한테 진료를 의뢰하였다. 선생님 말씀으로는 자궁이 중학생만큼도 안된다고, 어린이 자궁이라고 하였다. 그래서 estrogen을 보통 상용량보다 3배 이상 6배까지 증량을 하고 한약을 3개월 동안 사용하였고, 자궁이 이제 좀 커져서 고등학생 정도 된다고 하였다. 이후에 쌍둥이 임신을 하게 되었다. 그리하여 출산을 하고서 나를 방문하였다. 이 환자는 주치의에게 자신의 출산 사실을 이야기하였는데 선생님이 전화받으시고 임신했다고 하니까 첫 마디가 “네가 어떻게 임신이 될 수 있냐? 잘못된 애를 낳은 거 아니야? ” 하더란다. 내분비를 전공하고 호르몬에 대해서 누구보다도 더 잘 아는 선생님이 이같이 말한다는 것은 실로 에스트로겐의 역할에 대해 교과서 외에 응용을 할 생각을 못하였다는 이야기도 된다. 나는 양방을 비판할 생각은 없다. 너무도 많은 자금과 인력을 들여서 매우 신중하게 근거를 찾고 거듭 실험을 통해서 하나 하나씩 밝혀 나가는 게 양방의 process이다. 그래서 양방 선생들은 과장을 하거나 무리한 희망적인 이야기를 안 한다. 하지만 좀더 철학적으로 볼 필요가 있다. 에스트로겐의 역할을 응용하여서 진작에 자궁을 크게 만들었다면 우리집에 안 오고도 임신이 가능했을 것이라고 본다. 또한 여기서의 문제점은 이 환자가 3개월 내에 그것도 여름계절의 자연이 상승시켜주는 에스트로겐의 흐름을 타고 양약과 한약을 사용해서 성공이 되었지만, 실로 이를 지속적으로 사용한다면 양약은 불응성을 가져온다. 그래서 많은 내게 오는 환자 중에 estrogen 제제로써 ovary의 성장을 시켰던 환자들이 지속적 실패 이후에 불응성으로 되는 경우도 보게 된다. 이 경우는 꽤 장기간 한약 사용을 해야만 다시금 내막이 두꺼워지고 자궁이 두꺼워지는 것을 보게 된다.
또 한 가지는 계절의 흐름과 에스트로겐의 상승의 문제이다. 에스트로겐은 겨울이 되면 낮아지고 봄과 여름에 특별히 높아진다. 내 경험으로는 7-8월에 가장 높아진다. 그래서 나는 소음인들에게 겨울에 오면 자궁상태를 체크하여서, 에스트로겐 level이 낮아서 자궁이 작고 내막도 얇은 분들은 한 차례 정도 약을 사용하고 이후 식이요법을 시키면서 주기적으로 체크를 한다. 그리고 봄이 들어설 때 쯤 본격적으로 약물을 사용하여서 임신을 성공시킨다.
case 3 ) 소음인 결혼 3년
이 환자는 30살에 결혼한 후에 직장생활을 하면서 바쁘게 지냈는데 3년이 되도록 임신이 안되서 내원을 하게 되었다. 나팔관이 좋은 상태가 아니라는 진단을 받았고 생리가 불규칙하고 다낭성 난소증후군이 있었다. 두 달째 배란유도제를 복용하고 있었다. 배란유도제인 clomifen을 사용하였는데 난포가 자라지 않고 오히려 물혹이 생겼다. 그래서 그 약이 안 듣는다고 소양인 약인 femara정을 사용하고 있던 상태에서 본원에 내원하였다. 소론도와 다이아벡스 등도 사용하고 있었는데 인공수정을 준비하는 중이었다. 초진시 체크해 보니 자궁내막은 5mm에 불과하고 자궁크기는 3cm x 2.7cm (W x H)로 에스트로겐이 낮아서 오는 소음인들의 전형적인 자궁이었다. 그리하여 본원 약물과 짜게 먹는 것을 강조하고 caffeine과 같은 xanthine 유도체인 녹차 커피 코코아 콜라 등을 완전히 금지시켰다. 초기 한 달 치료 동안 자궁내막은 12mm로 두꺼워지고 자궁크기도 4.0x 3.6mm로 정상이 되었다. 두 달 치료 후에 right ovarian cyst가 39mm에서 30mm(보름 뒤) 23mm(40일 뒤) 소실(70일 뒤) 되었고, 6월이 되었지만 아직 임신이 되지는 않았다. 6월부터는 에스트로겐을 처방하여서 같이 복용토록 하였는데 결국은 8월에 들어서면서 갑자기 자궁내막이 확실히 좋은 모양으로 보이고 비후를 보이고 나서 자연임신이 되었다. 그래서 임신이 모두 선생님 덕분이어요 하는 감사의 인사를 받았다.
이 환자는 나팔관이 만성 염증으로 부어있다고 하여서 한번 조영제 시술을 하였고 다시금 부었다고 하였는데 내원 이후로는 다시금 이에 관한 조치를 하지 않았다. 그리고 나의 주장대로 다낭성을 없애기 위하여서 사용한 태음인 약물인 clomifen이 오히려 난소에 cyst를 유도하고, 길항성 때문에 오히려 자궁내막과 난포를 못 자라게 하였다. 이후에 소양인 약인 femara도 마찬가지였다. 결국은 이를 중단하고 소음인 약물을 3개월 사용하고 에스트로겐 복용 이후에 한 달이 지나서 8월이 되니 자연임신이 되었다.
많은 환자들이 인공수정이나 시험관을 시도하지만 2-3회 시도 후에도 성공을 하지 못한다면 내가 제시한 공식으로 생각을 해볼 필요가 있다. 다음 장에서는 소양인의 임신에 대해서 설명해 보려고 한다. 그리고 참고로 hCG에 대한 자료를 실어 본다.
Human chorionic gonadotropin, also known as hCG, is actually the hormone which is measured by blood and urine tests during pregnancy. When a woman gets pregnant, hCG is produced by the tissue which eventually becomes the placenta. HCG production signals the corpus luteum-a remnant of the follicle that had grown in the ovary, to keep or continue producing progesterone. This hormone prepares the uterine walls or lining for embryo growth. Eventually, the placenta takes over the progesterone production at around the tenth week of pregnancy, after which hCG levels stabilize for the entire pregnancy. There is no action on your part that can change the hCG levels in your body.
human chorionic gonadotropin은 hCG라고 불리우는데 혈액이나 소변검사로 임신 중에 측정된다.여성이 임신을 하게 되면 후에 태반으로 변할 조직에서부터 hCG가 생산된다. hCG의 증가는 corpus lutem(난소에서 자라서 난포가 배출되고 남은 조직)이 퇴축되지 않고 progesterone을 생산한다는 증거이다. 이 호르몬은 자궁내막으로 하여금 배아의 성장을 위한 준비를 하게 한다. 결국은 태반이 10주가까워지면서 프로게스테론의 생산을 맞게 된다. 그 뒤로부터는 hCG level은 전임신기간 동안 안정하게 유지된다.
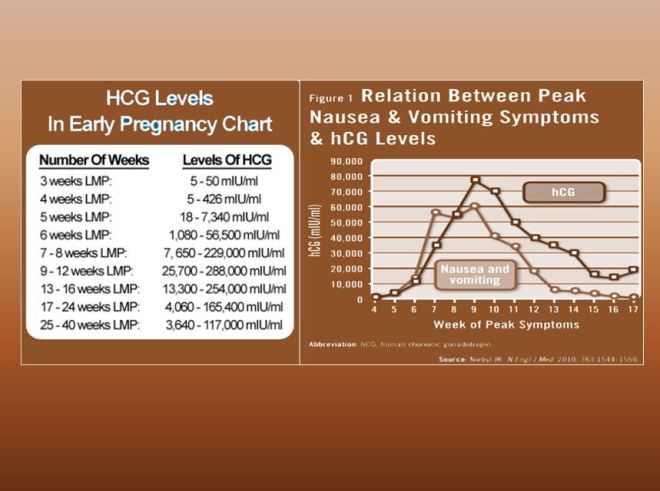 http://www.physiciansweekly.com/strategies-to-treat-nausea-vomiting-during-pregnancy/이
http://www.physiciansweekly.com/strategies-to-treat-nausea-vomiting-during-pregnancy/이

댓글 남기기