pulmonary artery sarcoma는 매우 드문 혈관 육종이다. 그래서 2017년 4월 중순에 내원하였던 환자 분 이야기를 소개하기 전에 이 질환에 대한 설명부터 시작하여 보겠다. 이 질환은 매우 드문질환이고 매우 예후가 안 좋은 질환이다. 원고 초기에 이러한 설명을 하는 것은 다소 환자 분들에게 충격적일 수 있다고 생각하지만, 내가 여기서 설명하려는 것은 3개월간 한방치료 후의 결과와 기존 항암의 효과 등을 공정하게 판단을 해보려고 하고, 앞으로 소개하려는 환자를 다소 우울하게 만들고 기운 빠지게 하는 기존의 결과와 달리 환자들은 사상의학적인 치료법에 의존해서 얼마든지 새로운 기적을 만들 수 있다는 것을 보여주고 싶기 때문이다. 나는 병원에서 많은 희귀병 환자들을 보게 된다. 대부분 기존치료에 실패하고 혹은 치료법이 없을 때 어떻게 알고 우리 의원에 오게 된다. 그래서 일반 전문의들이 보는 한정된 암을 보는 것이 아니라 다양한, 또 특이한 암을 많이 보게 되는데, 나한테 사상의학적인 개념이 없다면 나도 매우 당황하고 우울해질 것이다. 의사로서환자에게 어떤 치료를 해야 하나, 어떻케 접근해야 하나 하며 방향을 잡지 못하고 무기력감에 빠지게 될 것이다. 막연한 음과 양 팔강을 기준으로 하는 한의학적 방법으로는 이러한 것을 대처할 수 없다. 더더군다나 무슨 침이나 단이니 하는 한 가지 처방을 가지고 대처한다는 것은 황당한 수준이라고밖에 할 수 없다. 나는 여러 가지 희귀질환을 접해 보았고 서울대 연구부총장인 신희영교수가 발표해준 “현대의학으로 설명하기 힘들었던 7 증례의 난치성 소아 혈액종양질환에서 대체의학의 경험”이라는 제목으로 한의학을 인정하기 싫어서 대체의학으로 바꾸어 소아암 잡지에 발표한 내가 치료했던 희귀암들도 역시 이러한 내가 접해보지 못한 새로운 암들이었다.
이 논문에 실렸던 환아들은 모두가 한방 단독으로 치료가 된 사례들이고 대부분 미국 국립암센타와 미국국립보건원에 의뢰가 되었으나 치료방법이 없다고 하여서 포기하고 내게 와서 치료가 된 사례들이다 보니까, 신 교수가 논문을 실으려고 할 때 신희영 교수를 제외한 전 교수의 반대에 부딪혔다. 그래서 타협적으로 한의학을 대체의학으로 바꾸어서 논문에 나의 이름도 빼버리고, 내가 치료한 사례들이 발표되어 소아암 잡지에 실리게 되었다. 나는 이러한 논문이라도 실렸던 것을 매우 다행으로 생각한다. 그동안 한의사들이 자신들의 주장만으로 암치료가 되었다고 주장하면서 실제로 링 위에 올라가면 내놓을 것이 없는 억지 주장들이 많아서 한방이 양의사들에게 조롱거리가 되고 상업적인 상술의 선전으로만 매도가 되었었는데 이 논문의 의미는 한의학이 한의사들만의 주장이 아닌 공개적인 무대 위에 올라서 정당한 평가를 받는 기회가 된 것이다. 그것도 양방에서는 치료방법도 없고 기존 치료가 실패한 암들이 한의학으로 완치가 되었다는 사실이다. 한의학이 일반적인 양의사들이 주장하는, 또는 사회에서 쉽게 회자되듯이 간독성을 일으키는 유해한 약이 아니라 몇 천 년간 동양의 제현들이 각고의 노력으로 연구해 놓은 업적의 결정물이며, 그 같은 결과가 암치료 영역에서 새로운 주목을 받고 연구가 필요하다는 것을 보여 주는 논문이라고 볼 수 있다.
또한 그 논문에 실린 여러 가지 암들은 역시 이제마 선생님께서 세워 놓으신 사상의학이라는 범주아래서 방향을 잡아서 좋은 결과를 낼 수 있었고 성공적으로 치료가 되어서 당시 소아들이 지금 대학까지 가서 나를 찾아오고 얼굴을 마주 할 수 있다. 엊그제도 그 중의 한 아이가 이제 대학생이 되어서 캐나다에서 방학간에 찾아와서 신 교수를 만나고 또 내게 와서 그간의 무고함을 보여 주고 돌아갔다.
이번에 소개하는 폐동맥 육종 또한 내가 처음으로 임상으로 대해 보는 암이다. 그러나 나의 소음인 체질진단과 나의 항암약물의 치료, 또한 양약의 결합으로 이 종양이 다소 줄어들기 시작하였다는 것은 환자나 내게 매우 고무적인 일이다. 여러 가지 방해요인을 없앤다면 끝까지 완치를 바라보고 갈 수 있지 않나 하는 생각이 든다.
우선 이 희귀한 질환에 대한 인터넷상의 자료들을 소개해서 이 병에 대한 이제까지의 견해를 보여주고 나서 이 환자의 치료에 대한 이야기를 해 보고자 한다.
1) 폐동맥 육종에 대한 인터넷 자료소개
연결https://radiopaedia.org/articles/pulmonary-artery-sarcoma
Pulmonary artery sarcomas are extremely rare tumours that originate from the intimal mesenchymal cells of the pulmonary artery. It is frequently misdiagnosed as pulmonary thromboembolism.
Epidemiology
Primary malignant tumours of the pulmonary arteries are very rare with an incidence of 0.001–0.03%. It usually presents in adults, with median age of presentation of 45 years. It is more prevalent in females.
Clinical presentation
The patient usually presents with a long and gradual onset pulmonary artery occlusion and right sided cardiac failure, features almost indistinguishable from pulmonary thromboembolic disease.
폐동맥 육종은 매우 희귀한 질환으로 폐동맥의 간엽세포(mesenchymal cells)에서 기원하는 암이다. 또한 자주 폐색전증과 혼동되기도 한다. 폐동맥의 원발성 악성 종양은 매우 드물고 발병율은 0.001-0.03% (10만명 중의 한 사람에서 만명 중의 세 사람) 정도에서 발생한다. 주로 성인에게서 나타나며 평균적인 연령은 45세이다. 그리고 여성에게서 더 흔하다. 이 환자들은 일반적으로 길고 점진적인 폐동맥의 색전이 진행되고 우측 심장의 부전을 앓게 되며 폐동맥 색전이라는 질환과 거의 구별할 수 없는 임상양상을 띠고 있다.
Pathology
Subtypes
Most pulmonary artery sarcomas are believed to originate from pleuripotent intimal cells, and they are called intimal sarcomas. The latter are typically poorly differentiated malignant mesenchymal tumours. On the other hand, it is thought that leiomyosarcomas of the pulmonary artery arise from the vascular media, and the term mural sarcoma has been proposed. Nevertheless, the distinction can generally only be made microscopically, since grossly, both types of the tumour form a mass in the lumen and grow along the involved vessel.
병리학 – 이의 sub type으로 원발성 폐혈관육종과 원발성 폐동맥 평활근 육종으로 나눈다.
Radiographic features
CT
Pulmonary artery sarcoma is a low-attenuation lesion, and there is vascular distention when the tumor fills the lumen. Since these tumours are metabolically active, they show more FDG positivity on PET-CT scans than do thrombi. In an attempt to distinguish pulmonary artery sarcoma from pulmonary embolic disease, Yi et al. reported that CT findings favoring the diagnosis of pulmonary artery sarcoma include 6:
폐동맥 육종은 CT상에서 저밀도의 조영증강을 보이며 종양이 폐의 혈관에 자라나면 혈관의 확장이 나타난다. 또한 이 종양은 대사적으로 활성화되어 있어서 PET CT상에서 일반적인 색전보다도 더 높은 FDG positivity 조영증강이 나타난다. 폐동맥 육종을 폐동맥 색전과 구별하려는 시도를 보고한 논문에서 CT 판독으로도 다음과 같은 요인을 살피면 – 말초나 중요 폐동맥의 전체직경을 포함하는 낮은 조영증강과 침범된 동맥의 확장, lumen 바깥쪽까지의 종양이 확장 등을 보이면 – 이 육종의 판별이 충분하다는 것이 발표되었다.
- a low-attenuation filling defect occupying the entire luminal diameter of the proximal or main pulmonary artery
- expansion of the involved arteries
- extraluminal tumour extension
MRI
MRI is highly specific in recognising pulmonary artery sarcoma since the tumour enhances post-gadolinium contrast more than bland thrombus.
Treatment and prognosis
Pulmonary artery sarcoma is highly malignant tumour, with a mean survival of 12-18 months from the presentation time. Surgical resection is the mainstay treatment option for patients with intimal sarcoma involving the pulmonary artery. However, treatment may involve one or several interventions including chemotherapy, radiation therapy, and/or surgery. However, even with multimodality treatment including surgery, the prognosis for patients with pulmonary artery sarcoma is dismal.
치료와 예후
폐동맥 육종은 매우 악성도가 높은 종양으로 발생 후에 평균생존율은 12-18 개월이다. 수술적인 치료로 원발부위와 이를 포함하는 폐동맥을 절제하는 방법이 중요한 치료방법이다. 그렇지만 여타의 화학치료나 방사선치료가 곁들여지고 있다. 이 같은 여러 가지 치료법이 시도되기는 하나 그럼에도 불구하고 이 질환의 예후는 매우 실망스럽고 암울하다.
2) 폐동맥 육종의 예후에 대한 아산병원 발표자료
또한 pubmed에 실린 한국에서 발표된 아산병원에서 2000년부터 2014년도까지의 환자 20명에 대한 분석을 소개한 – 2016년도 아산병원과 울산의과 대학 경북의과대학 공동연구된 이 질환의 예후에 관한 논문을 소개해 보겠다.
한국의 원발성 폐동맥 육종에 대한 치료결과와 임상적특성
Clinical Characteristics and Treatment Outcomes of Primary Pulmonary Artery Sarcoma in Korea.
Abstract
Pulmonary artery sarcomas (PAS) are rare malignant neoplasms. Right heart failure due to tumour location is the main cause of death in PAS patients. The hemodynamic influence of PAS may effect prognosis, but this has not been proven. We aimed to identify the clinical characteristics and prognostic factors of PAS in Korea, their association with pulmonary hypertension (PH). PAS patients treated at the Asan Medical Center between 2000 and 2014 were reviewed. We examined demographic characteristics, diagnostic and treatment modalities. Potential prognostic factors were evaluated by univariate and multivariate analysis. Twenty patients were diagnosed with PAS. Ten patients were male, the median age was 54 years (range, 33-75 years). The most common symptom observed was dyspnea (65%). The most common histologic type was spindle cell sarcoma (30%). Ten patients had a presumptive diagnosis of pulmonary embolism (PE) and received anticoagulation therapy. Seventeen patients underwent surgery, but only 5 patients had complete resection. Eleven patients received post-operative treatment (chemotherapy = 3, radiotherapy = 5, chemoradiotherapy = 3). PH was observed in 12 patients before treatment and in 6 patients after treatment. Overall median survival was 24 months. Post-treatment PH was associated with poor prognosis(HR 9.501, 95% CI 1.79-50.32; P = 0.008) while chemotherapy was negatively associated with mortality (HR 0.102, 95% CI 0.013-0.826; P = 0.032) in univariate analysis. Post-treatment PH was also associated with poor prognosis in multivariate analysis (HR 5.7, 95% CI 1.08-30.91; P = 0.041). PAS patients are frequently misdiagnosed with PE in Korea. Post-treatment PH is associated with a poor prognosis.
임상적 특징과 차의 치료 성과 폐동맥 육종 한국이다.
작성자 정보
Author information
- 1
- Division of Pulmonary and Critical Care Medicine, Department of Internal Medicine, University of Ulsan College of Medicine, Asan Medical Center, Seoul, Korea.
- 2
- Department of Internal Medicine, Kyungpook National University Hospital, Kyungpook National University School of Medicine, Daegu, Korea.
- 3
- Division of Pulmonary and Critical Care Medicine, Department of Internal Medicine, University of Ulsan College of Medicine, Asan Medical Center, Seoul, Korea. jsdoc1186@hanmail.net.
Abstract
추상
폐동맥 육종(PAS)은 희귀한 악성종양이다. 종양 위치로 인한 우측 심부전은 PAS 환자의 주요 사망 원인이 된다. PAS의 혈역학적 영향은 예후에 영향을 미칠 수 있지만 이것이 입증되지는 않았다. 저자들은 폐 고혈압증과 연관성이 있는 PAS의 임상 양상과 예후 인자를 알아보고자 하였다. 2000 년부터 2014년까지 아산 병원에서 치료받은 PAS 환자를 대상으로 하였다. 우리는 인구학적 특징, 진단 및 치료 방법을 조사했다. 잠재적인 예후 인자는 단 변량 및 다 변수 분석에 의해 평가되었다. 20 명의 환자가 PAS로 진단 받았다. 10 명의 환자가 남성이었고, 중앙 연령은 54 세(범위, 33-75 세)였다. 가장 흔한 증상은 호흡 곤란 (65 %)이었다. 가장 흔한 조직학적 형태는 스핀들 세포 육종 (30 %)이었다. 10명의 환자는 폐색전(PE)을 진단받았고, 항응고제를 사용하였다. 17 명의 환자가 수술을 받았지만, 5 명의 환자만이 완전 절제를 받았다. 11 명의 환자가 수술 후 치료를 받았다(화학 요법 = 3, 방사선 요법 = 5, 화학 방사선 요법 = 3). PH(폐동맥고혈압)는 치료 전 12 명, 치료 후 6 명에서 관찰되었다. 전체 생존 기간의 중앙값은 24 개월이었다. 화학 요법이 단 변수 분석에서 사망률 (HR 0.102, 95 % CI 0.013-0.826, P = 0.032)과 부정적으로 연관이되는 반면, 치료 후 PH(폐동맥고혈압)이 나타나는 경우는 불량 예후 (HR 9.501, 95 % CI 1.79-50.32, P = 0.008)와 관련이 있었다. 치료 후 PH(폐동맥고혈압)은 또한 다변량 분석에서 나쁜 예후와 관련이 있었다 (HR 5.7, 95 % CI 1.08-30.91, P = 0.041). PAS(폐동맥육종) 환자는 종종 한국에서 PE(폐동맥색전)으로 잘못 진단된다. 치료 후 PH(폐동맥고혈압)은 나쁜 예후와 관련이 있다.
위의 두 논문을 종합해보면 수술이 가능한 환자를 포함해서 폐동맥 육종 환자는 평균적으로 2년을 넘지 못한다는 게 우리가 예측할 수 있는 결과이다.
3) 폐동맥 육종의 사상의학적 치료
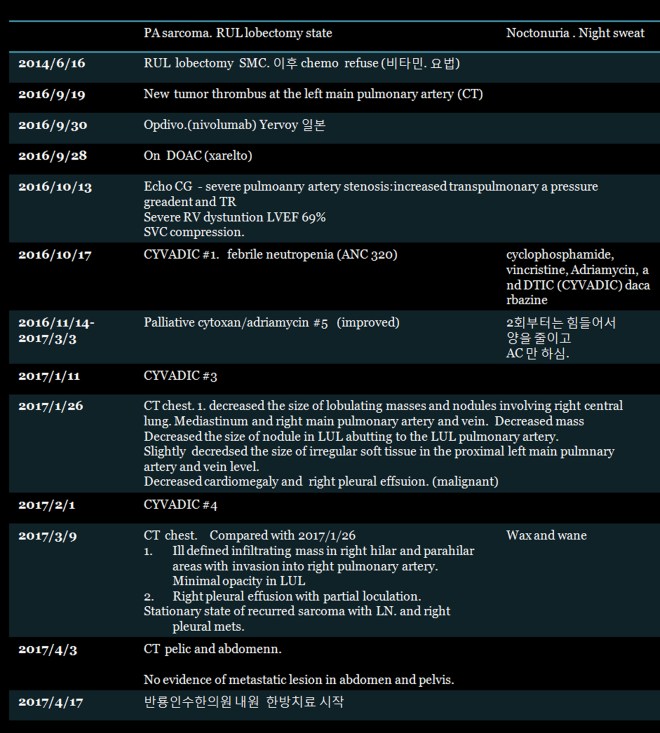
내원 전의 환자병력
- 2014년도 운동시에 흉부압박감을 느껴서 발견
- 삼성에서 수술하고 퇴원하면서 항암을 거부함
- 비타민 요법을 하였고, 별다른 식이요법 등은 하지 않음
- 2016년 8월에 숨찬 증상이 있고 땀을 많이 흘리면서 재발 발견. 땀을 많이 흘리고,계속 목언저리에, 옷을 갈아입을 정도, 요새도 마찬가지이다.
- 2016년 9월 CT상 새로 종양 발견 (아산병원)
- 2016년 9월 중순 10월초까지 일본에서 옵디보(Opdivo)와 여보이(Yervoy) 등 표적항암제와 NKcell 시행함
- 2016년 10월 심각한 폐동맥경화와 폐동맥고혈압 발생
- 2016년 10월 17일 CYVADIC #1 항암 시행하고 나서 ANC 320으로 혈액이상 발생
- 2016년 11월 1일부터 – 2017년 3월 3일까지 아드리아마이신과 사이크로 포스파미드만 5차까지 시행함
- 2017년 1월 CT상 다소 종양 감소되는 양상 보임
- 2017년 3월 9일 CT상 Wax and Wane (좋아진 것도 있고 나빠진 것도 있다는 의미) SD =안정적 상태에서 항암 휴지하고
- 2017년 4월 17일 본원 내원 한방약물요법 시작함
이 환자의 내원 전의 병력에 대한 사상의학적인 해설을 해 보면 NKcell의 효과가 어떠하였는지는 모르겠으나 최신항암제인 Opdivo는 태음인 약으로 Yervoy는 본인이 경험을 해 보지 못하여서 예단하기가 어렵지만, 옵디보의 부작용으로 급격히 사망하는 소음인 환자의 예를 몇 case 볼 수가 있었기 때문에 또한 태음인들이 사용하고 좋아지는 예를 보았기 때문에 태음인 약으로 볼 수 있고, 이러한 두 가지 약물조합이 결코 환자의 상태를 호전시키지는 못했으리라 생각한다.
이후의 약물은 CYVADIC의 항암방법은 vincristine과 dacarbazine 같은 태음인 약물이 cyclophosphamide나 Adriamycin과 같은 소음인 약물과 결합되었기 때문에 환자는 심각한 발열성 호중구감소증(febrile neutropenia)을 앓게 되어 ANC 320까지 떨어지는 결과를 가져왔다.이 환자는 다행히도 이후에 태음인약이 빠진 AC 요법을 시행받게 되었다. 이는 소음인 약물로만 구성된 항암방법으로 유방암 초기 치료에 사용되는 요법이다. 다소 두발 탈락은 가져올 수 있지만 소음인에게는 효과적이다.
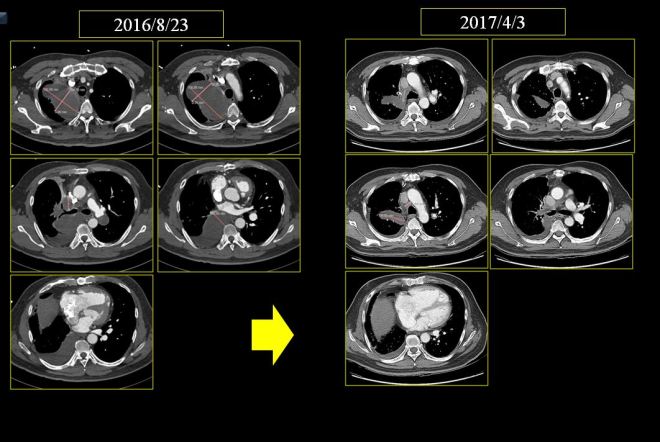
역시 결과는 좋아서 2016년 8월부터 2017년 4월까지 사이에 사진을 비교하면 현격한 변화가 있었다. 하지만 adiamycin은 6차 이상을 신독성으로 인하여서 시행하기가 어려운 항암제이므로 항암이 중단되었고 항암을 중단하는 사이에 초기 1월에서부터 4월까지는 좋아진 것도 있고 나빠진것도 있어서 소강 상태로 내원하게 되었다. 이 분은 매우 운이 좋은 분이다. 만약 주치의가 CYVADIC의 항암 방법을 고집했더라면 AC 두 가지 약물을 사용해서 나온 이 같은 좋은 결과가 나오지 않았으리라고 생각한다.
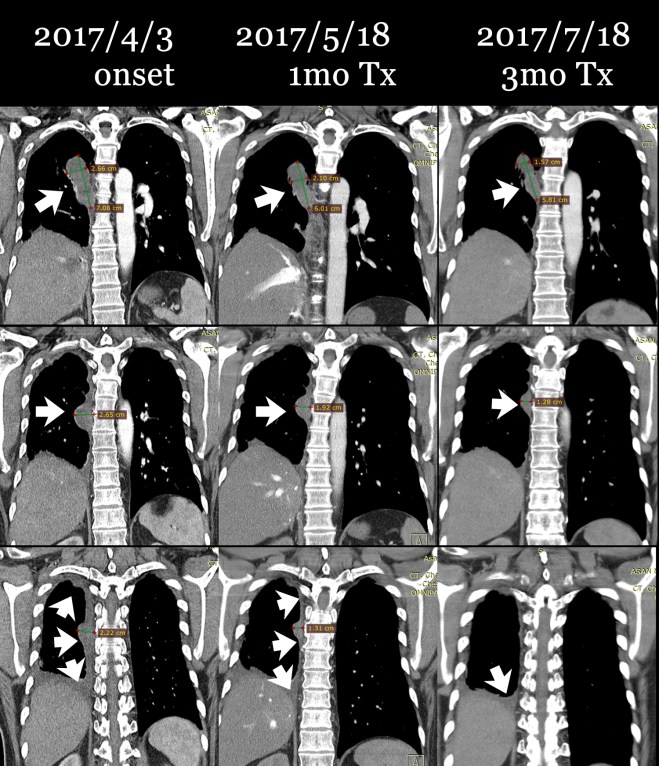
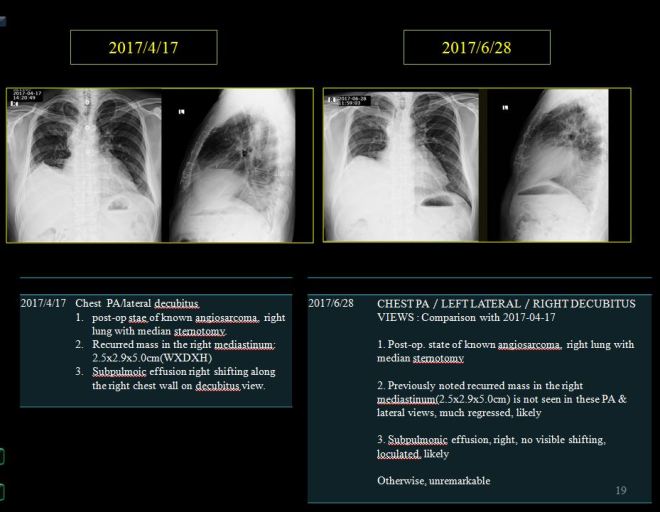
초기에 내원하여서 워낙 환자의 종양이 chest상에서도 약간은 가늠이 되는지라 본원에서는 chest를 찍어서 비교하였다.
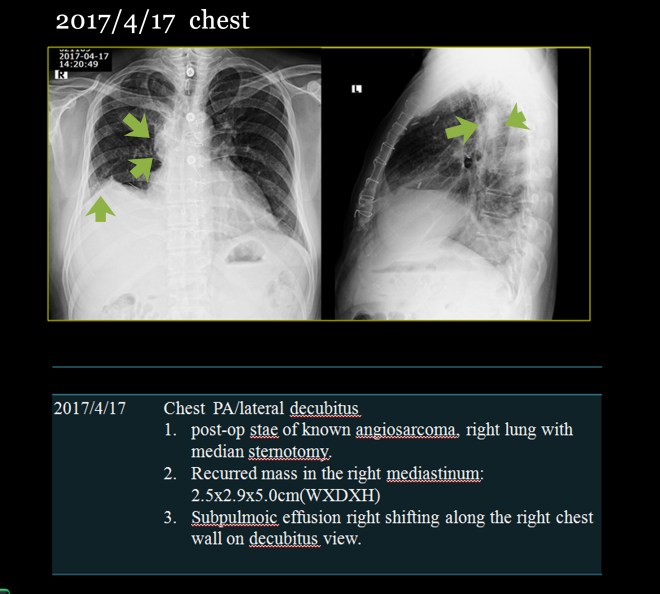
환자는 우측 흉벽에 전이가 되어 있고 pleural thickening이 있으며 우측 폐에 화살표로 보이는 mass lesion이 보인다. 옆의 측부 사진에서도 알 수가 있다. chest로 짐작하는 것은 정확하지는 않지만 약물의 방향이나 농도를 측정하기 위하여 쉽게 찍을 수 있는 용이함 때문에 사용된다.
본원 내원 이후 보호자들의 근심스러운 얼굴에도 불구하고 환자의 상태는 좋아져서 chest와 CT 상의 변화를 보이게 되었다. 2017년 5월 18일 아산병원에서 가져온 CT를 본원에서 비교하였다. 환자 보호자는 주치의 선생이 달라진 게 없다고 하였다는 한마디를 하며 줄었다는 나의 이야기를 미심쩍어 하였다.
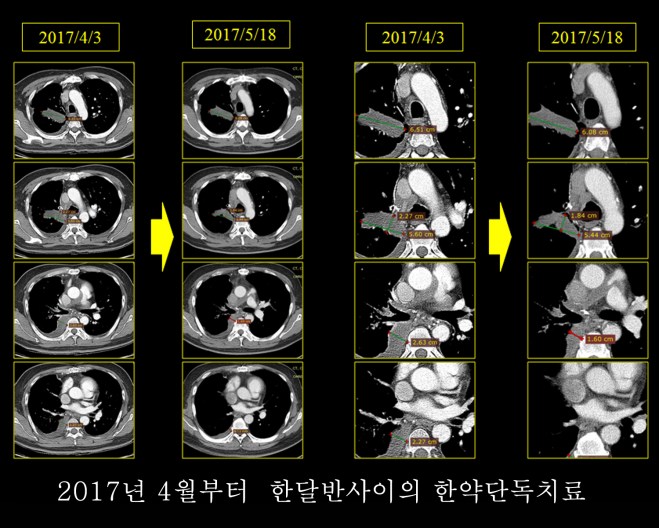
이후 나는 CT의 확인결과 소음인 치료방법이 이 환자 분에게 유효한 것에 대한 확신을 가지게 되었고, 한걸음 더 나아가서 UFT 를 요꼬 선생님께 부탁하여서 복용토록 하였다. 체질에 대한 확신이 없을 때 한양방을 결합시키는 것은 잘못하면 환자 상태를 이중으로 나쁘게 할 수 도 있는 문제이다. 만약 이 분이 태음인이었다고 치자. 그런데 소음 성향이 있는 태음인이라면 (이는 부모 중에 한 분이 소음, 한 분이 태음인 경우) 그래도 약간은 견디지만 만약 소양 성향이 있는 태음인이라면 (이는 부모 중에 한 분이 소양, 한분이 태음) 소음인 약물로 훨씬 나빠질 가능성이 있기 때문이며 한양방을 결합시키면 이중으로 나빠질 수가 있기 때문이다.
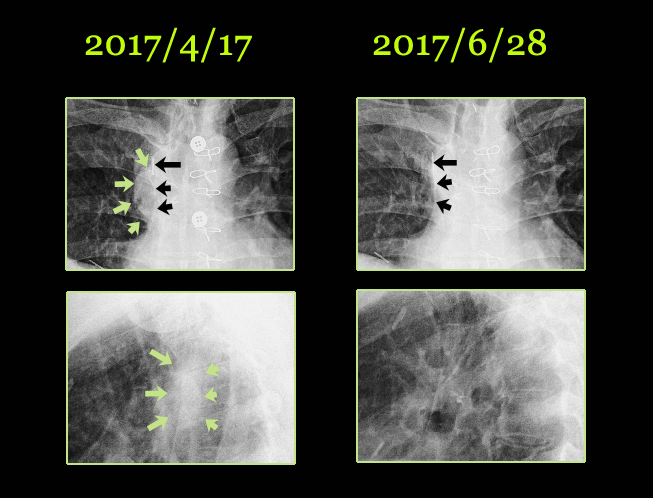
5월 18일 이후부터는 한약과 UFT라는 소음인에게 유효한 항암제를 결합하여 치료를 하였고, 한달여 만에 찍은 6월 28일 사진상 Chest에서는 이전에 보이던 종양이 사라진듯 보이지 않았다.
이를 chest상에서 확대해 보면 아래 사진과 같다. 수술시 철심을 박은 하얗게 보이는 철심(검은 화살표) 기준으로 해서 오른쪽(화면에서는 왼쪽)에 보이던 동그란 부분(2017/4/17)이 소실되어서 보이지 않는다.
물론 X-ray만으로는 다 평가 할 수가 없지만 나는 약물이 확실히 잘 반응한다는 것을 알았고, 식이요법과 운동이 곁들여져야 하는 점을 환자에게 설명하였다. 이 환자는 고군분투하면서 외로운 전쟁을 하고 있지만 좋은 결과는 체질에 맞는 약물 – 그것이 한약이던 양약이던 – 과 운동 등의 부수적인 노력과 환경적 요인도 매우 중요하다. 이 환자는 황토방에서 거주하고 있는데 나는 개인적으로 암환자들에게 황토방과 원적외선은 매우 중요하게 생각하며 가능하면 그런 데 가 있는 것을 권유하는 편이다. 황토방에서 쬐는 원적외선의 효과 또한 우리몸의 림프구를 활성화시켜서 암치료를 도와줄 수 있다고 확신한다. 이러한 황토방요법을 하는 사람과 안 하는 사람들 사이에는 초기 환자라면 모를까 말기 환자에게서는 커다란 차이를 보이는 것을 항상 보아왔다.
그리고 환자 분은 2017년 7월 18일 다시금 아산에서 CT를 촬영하여서 내게 방문을 하였고 역시 지속적으로 한약과 UFT를 더하자 더욱 많이 종양이 줄어든 것을 알 수가 있었다.
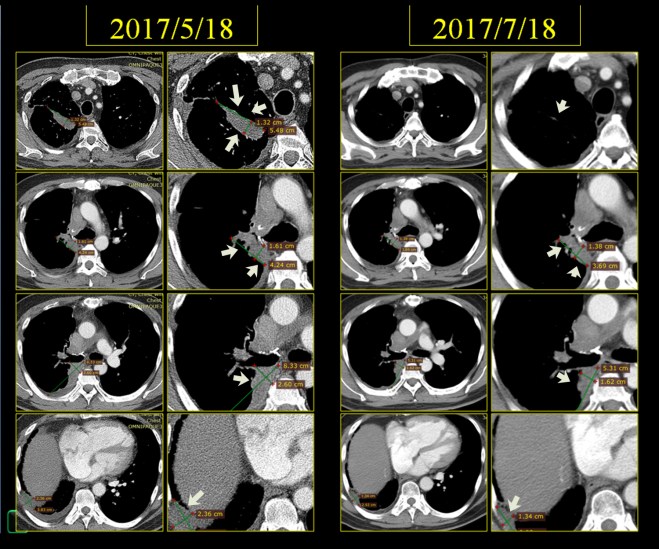
이 환자의 종양은 윗부분은 확연히 사라지고 가장 크기가 넓은 데가 1.6×4.2cm에서 1.38×3.69cm 로 다소 줄어들어 보인다. 체적으로 대비하면 꽤 줄었다고 볼 수 있다. 환자 보호자는 여전히 줄었어도 근심하는 얼굴이다. 최근에 황달수치가 1.2 기준에서 t-bil이 1.5로 상승하였기 때문에 한약 때문인가 걱정을 하였다. 나는 절대로 그럴 일은 없다고 이야기하였다. 체질에 안 맞으면 모를까 체질에 맞는 약은 오히려 간기능을 좋게 한다. 그래서 되물었다. 최근에 무언가 새로운것을 먹는것이 없냐고 물었더니 내게 고지하지 않고 이웃에서 권유한 효모를 먹고 있었다. 효모는 소양인 약으로 anti cholinergic 한 효과가 있다. 소음인에게서는 담즙배설을 억제시키고 담관의 괄약근을 수축시킨다. 아마도 이 때문이라고 생각되어서 환자에게 이를 중지시켰다. 다음 번에 효모를 끊고 나서 다시 혈액검사를 해 보면 알 일이다. 일반인들은 이를 따지는 기전을 모르기 때문에 급한 대로 누가 효과를 보았다면 먹고 싶어하지만 암환자는 사소한 약물, 식품 하나라도 영향을 받는다. 그래서 거듭 환자에게 음식주의와 운동을 할 것을 당부하였다.
다음은 이 환자의 초기 2017년 4월 3일 CT와 이후 내원하여 4월 17일부터 한약 복용하고 한 달 뒤인 5월 18일 사진, 그리고 치료 3달 뒤인 7월 18일 사진을 coronal view (세운 채로 쪼갠 사진으로 앞에서 뒤로 단면이 cut된 사진)를 제시해 보면 확연히 종양이 줄어드는 것을 알 수가 있다. 그리고 또한 pleural thickening도 많이 감소된 것을 보게 된다. 비록 아산 소견서는 별 변화 없는것처럼 들었다고 하였지만 이 같은 차이가 쉽게 얻어지는 것은 아니며, 한약 양약 환자와 보호자의 노력이 합쳐져서 얻어지는 것임을 명심해야 한다.
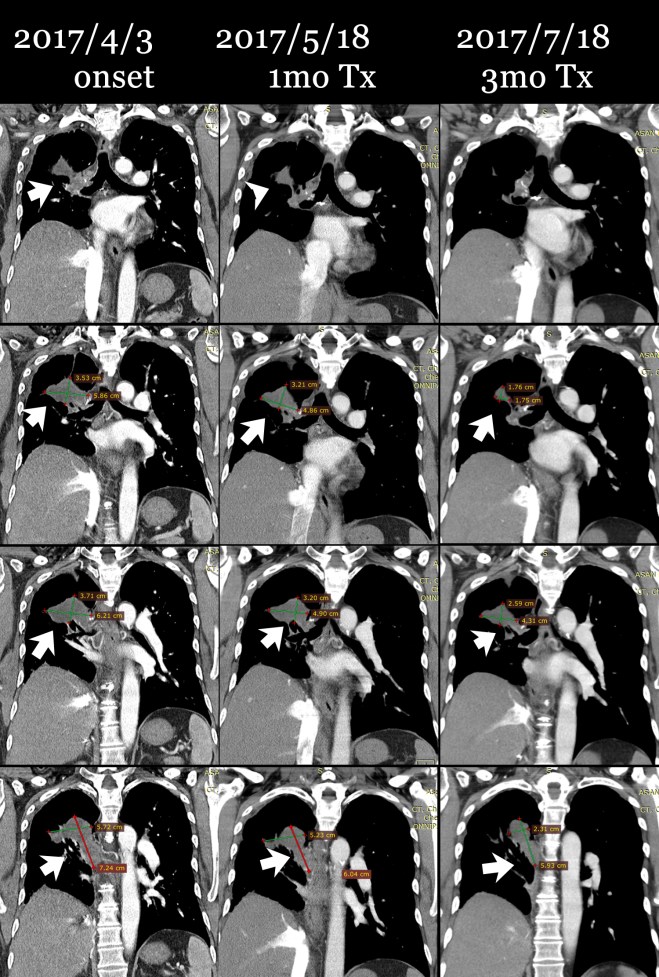
다음 cut에서 확연히 우측 늑막의 pleural thickening이 줄어든 것을 볼 수 있다.
이 환자의 종양은 명확히 범주를 정하기에는 불규칙한 모양을 하고 있으나 대략 가장 크게 보이는 데를 기준으로 하여서 체적을 측정하면 (이는 전문가가 아닌 나의 측정이므로 오차가 꽤 있을 수는 있음을 양해를 구한다) 4월 3일 52CC 정도에서 한 달 치료 후에 35CC 정도로 감소되었고 또 7월 18일 마지막에는 18CC 정도로 줄었다고 볼 수 있다.