본고에서는 표준치료방식인 AC와 Taxol 요법에 대한 소음인 환자의 반응의 한 예로 매우 빨리 악화되어 사망까지 이르게 된 환자의 이야기를 실어본다. 나는 개인적인 주장으로 유방암에서 AC/taxol 공식은 그나마 태음인에게는 적절하고 기타 체질에는 적합치 않다는 주장을 한다.
태음인은 초기 AC의 항암으로 인한 부작용으로 고생을 하지만, 이후 체질에 맞는 taxol과 방사선 tamoxifen 요법 등이 모두 태음인에게 적합하므로 비교적 좋은 예후를 가지고 있고, 완치의 가능성이 높다고 본다. 하지만 소음인이 이러한 공식을 사용하여서 AC #4 차 Taxol #4 차를 시행하면 2 – 3년 내로 재발하는 확률이 높다고 본다. 여기서 소개하는 환자는 세포의 핵분열 지수가 높아서 -Ki 67 항원이 높게 나타나는 바람에 나름 대로는 대처를 하기 위해서 taxol 요법을 weekly 시행하여 매주마다 택솔을 12 차를 시행한 분이다.
앞선 원고에서 이미 말했듯이 수술이 암을 완벽히 제거하지는 않는다. 오히려 수술을 통하여서 전이될 확률도 높다. 그러나 수술 이후에 잔여 암들을 체질에 맞는 항암이나 방사선 기타의 호르몬 요법들이 억제를 해 주고 여기다가 본인의 면역능력이 같이 암의 억제를 막아 주는 것이다. 그러나 항암제가 내가 주장하듯이 체질에 맞지 않을 때는, 항암제가 매우 힘이 들고 체력을 떨어뜨리면서 직접 간접으로 암의 확산이나 전이를 더 촉진하게 된다는 게 나의 주장이다.
그래서 현재의 표준치료방법은 개선되어야 한다. 물론 많은 태음인들과 또한 소음인 중에서도 태음성 소음인들이 이후 치료가 어떤 약물의 선택이냐에 따라서 재발을 안 할 수도 있겠지만 그래도 소음인들은 표준치료 중에 AC #4 차와 taxol #4 차보다 AC #6 차와 이후 doxifluridine이나 UFT 등을 복용시키는 게 훨씬 재발율을 낮출 수 있다고 본다.
환자사례.
이 환자는 7월13에 나한테 환자는 오지 못하고, 온 가족이 모두 방을 메울 정도로 와서 진료를 받고 나는 당시 한 달을 절대 못 넘기니 약을 지어 줄 수 없다고 하였으나, 보호자들은 매우 화난 표정으로 의사가 어떻게 그런 이야기를 할 수 있냐 긍정적인 이야기를 해 주어야지 하면서 따지듯 묻고, 정작 남편은 모 병원에서 친절한 의사의 상담에 신뢰가 가서 이 의사의 권유로 사용하였던 최신 표적치료에 기대를 걸고 싶은 마음이었으나 가족들에게 밀려서 우리 의원에 온 경우이다. 나는 환자를 직접 보지 못 하였고 사진진료를 하였고, 소용이 없다고 말을 하였지만 가족들의 권유로 치료를 마지못해 시작하였으나 약을 채 먹기도 전에 뇌전이가 발견되어서 응급으로 서울대를 가서 사망을 한 사례이다. 내가 진료할 당시는 뇌전이를 몰랐고, 이후 MR을 보게 되니 정말로 빠른 전이를 볼 수가 있었다. 그리하여 과연 이러한 것이 Ki 67이 80%나 되었던 환자의 유전자 때문인지 아니면 체질에 맞지 않는 양약의 선택이 불러온 화인지를 모르겠으나 나의 소신대로 이 환자의 병력을 다루어 본다.
history.
- 2016.8.11 – 유방암 대략 3cm 우측 유방에 발견
- S 병원에서 수술. 유방암 stage는 2기A로 판명
- 2016.9월부터 2017.1월까지 AC #4 시행함
- 2017.1부터 주마다 paclitaxel 시행함. zoladex도 사용함
- 2017.2.22 7차 항암 이후 손발저림이 심해서 리리카를 복용하고 어지러움증과 불면 지속
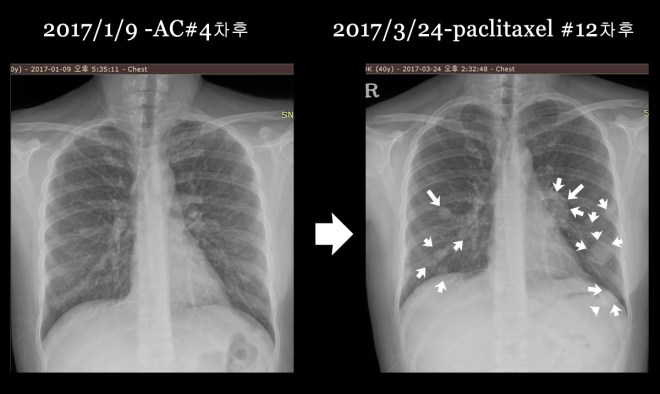
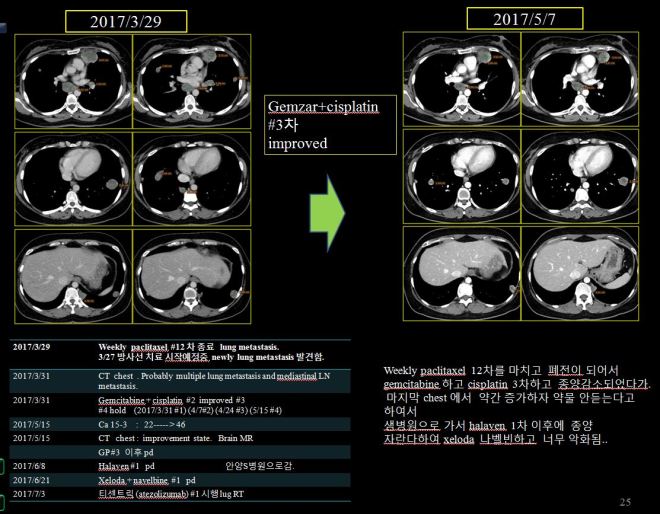
- 2017.3.29 paclitaxel #12 차 종료
- CT상 폐전이 발견. 방사선치료 예정 있었으나 폐전이 발견돼 중지
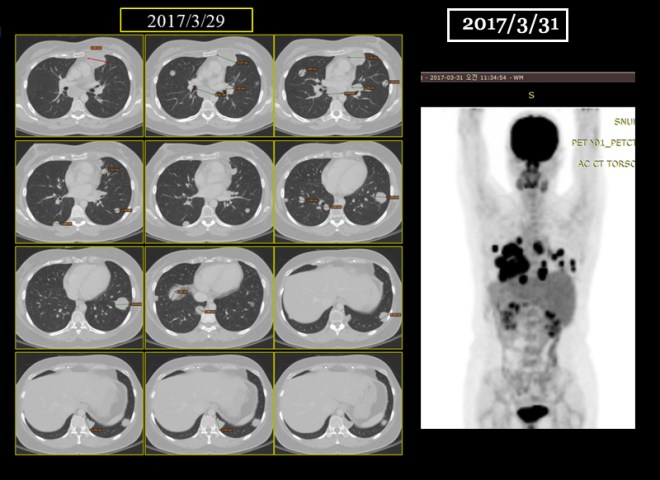
- 2017.3.31 CT chest – 다발적 폐전이와 종격동 림프절전이 발견
- 2017.3.31- 2017.5.15까지 – gemcitabine+cisplatin 결합요법 시행
- 3차까지는 호전반응을 보이다가 4차(5/15) 이후에 chest상 종양이 약간 커진 것을 발견하고 이 요법을 중지함
- 2017.6.8 안양 S 병원으로 이전 치료
- 2017.6.8 할라벤 1차 시행함
- 2017.6.21 – 제로다와 나벨빈 1차 시행함
- 2017.7.3 – 티센트릭 시행함
- 2017.7.13 반룡인수한의원 내원
- 이후 응급으로 서울대로 전원. 일주일 내 사망(2017.7.28일 사망 확인함).
 이 환자는 40세의 젊은 아이들의 엄마로 유방암을 발견하고서 S 의원에서 수술을 받았다. 이 환자는 유방에 흔히 있는 invasive ductal carcinoma와는 다른 pathology를 진단받았다. 이 pathology는 metaplastic carcinoma로 약간의 sarcomatoid component를 지닌 독특한 종양이다. 자료에 의하면 유방암 환자 중에 0.25 – 1% 사이에서 이 같은 진단을 받는 환자가 나타난다. 또한 이들의 양상은 호르몬수용체나, 림프절전이는 적으면서 high grade의 큰 종양으로 발견되는 경향이 있으며, 5년생존율이 일반적은 invasive ductal cacrcinoma보다 못한 49% – 68% 정도이다. 즉 반 정도가 5년 내에 사망한다고 볼 수 있다 (아래 원문참조).
이 환자는 40세의 젊은 아이들의 엄마로 유방암을 발견하고서 S 의원에서 수술을 받았다. 이 환자는 유방에 흔히 있는 invasive ductal carcinoma와는 다른 pathology를 진단받았다. 이 pathology는 metaplastic carcinoma로 약간의 sarcomatoid component를 지닌 독특한 종양이다. 자료에 의하면 유방암 환자 중에 0.25 – 1% 사이에서 이 같은 진단을 받는 환자가 나타난다. 또한 이들의 양상은 호르몬수용체나, 림프절전이는 적으면서 high grade의 큰 종양으로 발견되는 경향이 있으며, 5년생존율이 일반적은 invasive ductal cacrcinoma보다 못한 49% – 68% 정도이다. 즉 반 정도가 5년 내에 사망한다고 볼 수 있다 (아래 원문참조).
Metaplastic carcinoma of the breast (MCB) was first described in 1973 by Huvos et al1 and was defined as a mammary carcinoma with mixed epithelial and sarcomatoid components. The histologic classification of metaplastic carcinoma is primarily based on the morphologic findings of tumor cell types: purely epithelial (squamous, adenosquamous and spindle cell carcinomas) or mixed epithelial and mesenchymal (carcinoma with chondroid/osseous metaplasia and carcinosarcoma) components.2 Recently, there has been an increase in diagnoses, most likely due to the increased cognizance of MCB by pathologists.3,4 Today, MCB represents 0.25% to 1% of all breast cancers diagnosed annually.5,6 The prognosis and treatment of MCB is overall unknown, and compared with patients with invasive ductal carcinoma (IDC), patients with MCB have larger, higher-grade tumors with less hormone receptor positivity and less involvement of the regional lymph nodes.7,8 Additionally, compared with patients with IDC, patients with MCB have worse outcomes in 5-year survival rates, ranging from 49% to 68%.6,7 In this article, we will discuss clinicopathologic presentation, pathologic features, differential diagnosis, treatment options, and prognosis of this rare type of breast cancer.(인용)인용문원본
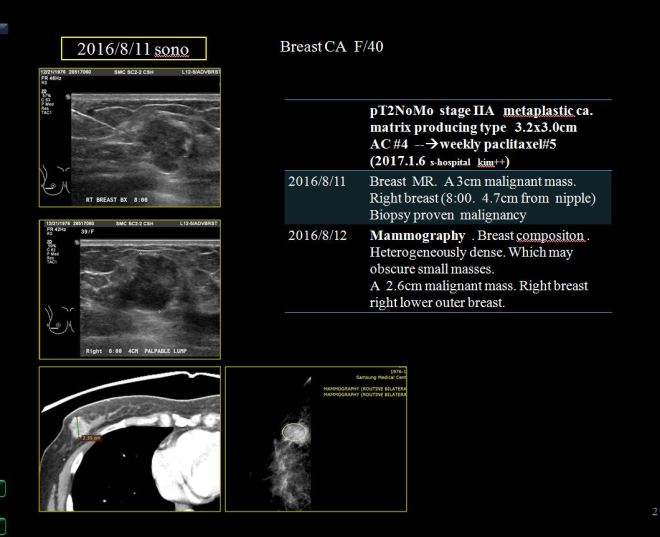
초기에 수술 전에 약 3.2×3.0cm 정도의 크기를 보였고 우측 유방절제 후에 소음인에게 잘 맞는 AC 요법을 4 차 2016년 9월부터 2017년 1월까지 시행하였다.

이후 2017년 1월부터는 소음인에게 적합치 않은 taxol을 주마다 1회씩 12 차를 시행하면서 아울러 zoladex라는 복부에 맞는 항에스트로겐 주사를 같이 맞았는데 이 주사는 소양인에게 적합한 주사이지 소음이나 태음인에 사용되기에는 무리가 있다. 택솔계열의 paclitaxel을 사용하는 동안 수족저림증이 심하게 되었는데 이를 개선하려고 사용한 리리카(gabapentin) 성분의 약을 사용하고 매우 심하게 어지러움증이 나타났고 잠을 잘 수가 없었다. 참고적으로 리리카는 태음인 약물이다. 그리하여 3달 동안 택솔을 사용하고 나서 방사선 치료를 시작하기 위하여서 찍은 사진에서 다발적 폐전이를 발견하게 되었다.
위에 보듯이 폐에 보이는 무수한 점들은 CT상에서는 더욱 선명하다. 다음에 PET에 나타나는 검은 점이나 CT상에서 동그란 솜 뭉쳐 놓은 것처럼 보이는 작은 원형의 점들이 모두 폐에 다발적으로 전이된 암을 표현한다.

서울대로 옮겨서 7 차 이후에 12 차까지 택솔을 시행하고 나서 종양이 매우 급속도로 폐에 전이가 되자 주치의는 약물을 바꾸어서 소음인 약물로만 구성된 gemcitabine하고 cisplatin을 2017년 3월부터 2017년 5월까지 시행하였다. 그리고 5월달 CT는 다소 종양의 감소를 보였다.
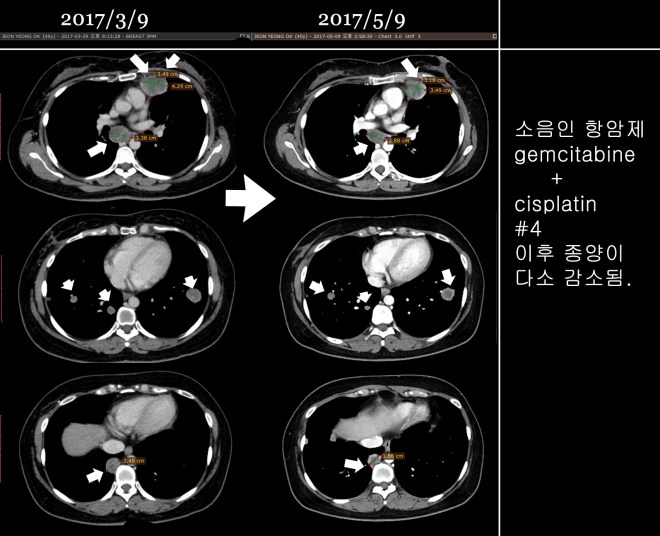
그러나 4 차 이후에 폐에서 보이던 종양이 다시금 살짝 커지는 양상을 보이자 주치의는 더 이상 약이 듣지 않는다고 보호자에게 고지를 하였고, 보호자는 다른 방도를 찾아서 안양에 최신 치료방법을 시도하는 것으로 유명한 S 병원을 찾았다.
새로운 약에 대한 암환자들의 욕구는 대단하다. 신약이 개발될 때마다 암이 다 사라질 것처럼 생각하는 게 비전문가들의 생각이지만, 막상 종양을 다루는 입장에서는 신약의 결과란 기존약보다 몇 개월 길어야 1년을 더 연장시키는 약이 있을 리가 만무이다. 왜냐 하면 종양은 단지 약물로 치료하는 게 아니라 암환자의 개인면역이 얼마나 강하냐에 따라서 약의 흡수율이 다르고 자가면역력과 외부면역력인 항암제나 한약 보조식품들이 같이 작용을 해야 유지가 되는 것이다. 더더군다나 사상의학에서처럼 식이요법이 따라 주지 않으면 틀린 음식이 약효를 감소시켜서 약이 대략 6개월 지나면 더 이상 듣지 않는다는 이야기들을 듣게 된다. 하지만 내가 말하는 이러한 항암 외의 다른 요소들이 결합된다면 암은 훨씬 좋은 결과를 가져온다. 서양은 보이는 단 하나의 원인만을 찾은 것이다. 여러 가지 결합돼 있는 다른 요소들을 따지는 능력들이 부족하다 보니까 제일 크게 보이는 인자를 가지고 암을 치료하려고 든다. 이는 매우 잘못된 생각이다. 마찬가지로 암환자들도 어떤 약만 있으면 내 암이 줄어든다는 생각을 한다는 것 역시 어리석은 생각이다. 나의 노력 없이 약만으로 암이 줄어들 수가 없다. 총체적인 모순을 해결해야만 암이 사라진다.
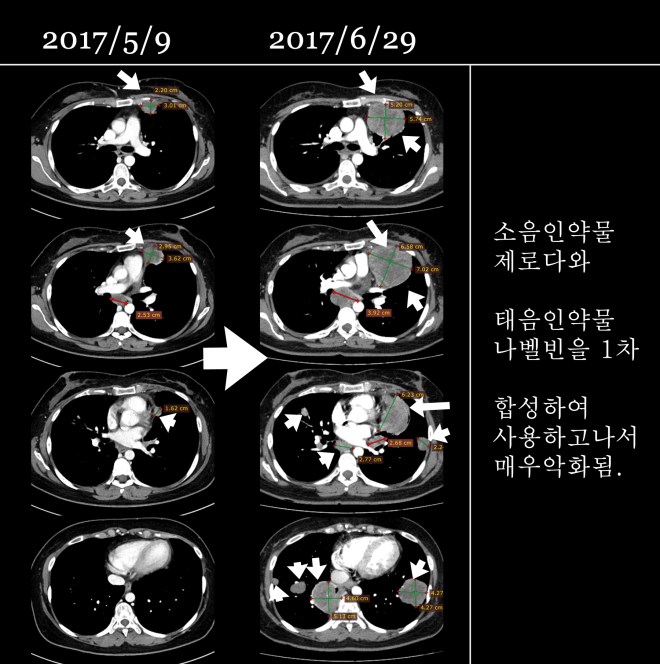
6월 초에 이 환자는 할라벤이라는 그래도 신약에 속하는 약물을 1차 사용하였는데 줄지 않자, 제로다와 나벨빈을 시도하였다. 그리고 그 결과는 매우 악화되었다.
암 환자가 이 약 저 약을 시도해서 행운을 잡을 수도 있지만, 만약 약물이 틀리면 불행을 자초한다. 체질에 맞지 않는 약이 모든 환자한테 다 바로 악화시키지는 않는다. 체력이 강하고 운동을 많이 하는 사람들은 약이 딱 맞지 않아도 잘 버티고 별로 크게 급속도로 나빠지지 않는다. 그렇지만 또 다른 경우들도 있다. 이 환자는 할라벤을 시도하였는데 할라벤은 산호에서 뽑은 약물로서 매우 훌륭한 약이다. 나는 할라벤이라는 약이 초기에 시도 되었을 때 태음인 환자들이 할라벤을 사용하고서 너무나 빨리 악화되는 case들을 많이 보았다. 그래서 도대체 얼마나 약물이 강해서 이러한 나쁜 결과를 가져오는가 하고 의아해 하였는데, 이후에 한 소음인 환자가 1년 동안 유방암이 폐로 전이되어서 자란 암이 할라벤을 2회 하고 거의 소멸되다시피 한 경우를 보았다. 이 환자는 또다시 폐로 암이 자랐는데 이후 할라벤을 1회 하자 또 똑같이 암이 보이지 않을 정도로 좋아졌다. 그래서 비로소 할라벤이 소음인 약물임을 알게 되었고 이후부터는 이 약물을 이용하여서 소음인 치료에 적용시키고 있다. 이 경우 할라벤을 평가하기에는 너무 짧은 시간만에 약물을 제로다와 나벨빈으로 바꾸었다. 제로다는 소음인 약물이지만 나벨빈은 태음인 약물로 소음인들이 사용하면 매우 빨리 폐전이가 심해진다. 이 환자는 나벨빈을 사용하고(2017/6/21) 짧은 시간 내에 폐전이가 매우 확산되었다.
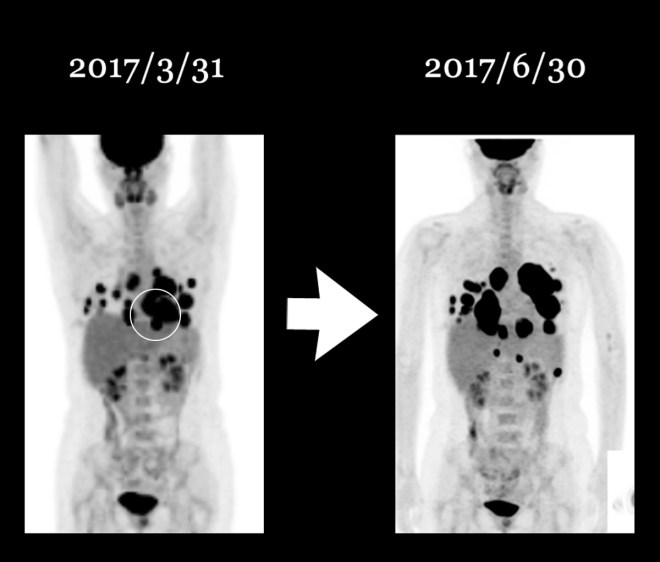
종양이 이같이 빠른 확산을 보이자 환자는 의사의 권유로 신약인 티센트릭을 사용하는 것에 동의 하였다. 티센트릭은 방광암 분야에서 현재 임상이 시도되고 있는 신약이다. 환자는 아래의 PET 사진에서 보듯이 일부는 3월에서 gemzar cisplatin이 4 차 시도되는 사이에 일부는 줄어들은 데도 있으나(원형 아래 부분) 결국은 나벨빈 사용 이후에 이같이 나빠지게 되었다.
 내가 여기서 나벨빈이 매우 강력한 태음인 약으로 소음인이 사용할 때 이렇게 나빠질 수 있다는 것은 모든 소음인에게 일어나지는 않지만 면역이 극도로 약화된 소음인들 경우에는 예외 없이 이같은 결과를 가져온다. 이는 서양의학이 항암제를 남용해서는 안 된다는 뜻이다.
내가 여기서 나벨빈이 매우 강력한 태음인 약으로 소음인이 사용할 때 이렇게 나빠질 수 있다는 것은 모든 소음인에게 일어나지는 않지만 면역이 극도로 약화된 소음인들 경우에는 예외 없이 이같은 결과를 가져온다. 이는 서양의학이 항암제를 남용해서는 안 된다는 뜻이다.
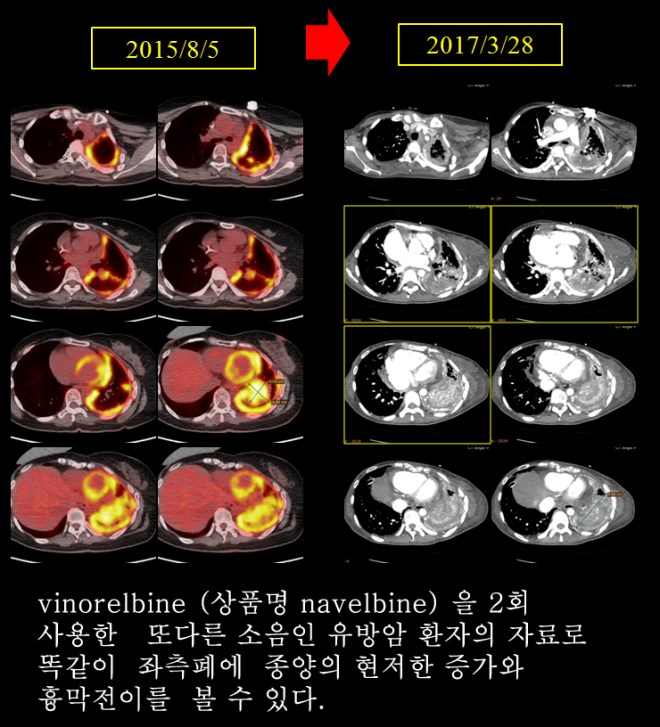
여기서 이 같은 나벨빈을 2 차 사용한 또다른 유방암 환자의 자료를 제시해 보겠다. 똑같은 양상으로 좌측 폐가 확연히 종양의 증가를 보인다. 좌측이 약하여서 기운이 가지 않는 소음인은 좌측에먼저 종양이 자란다.
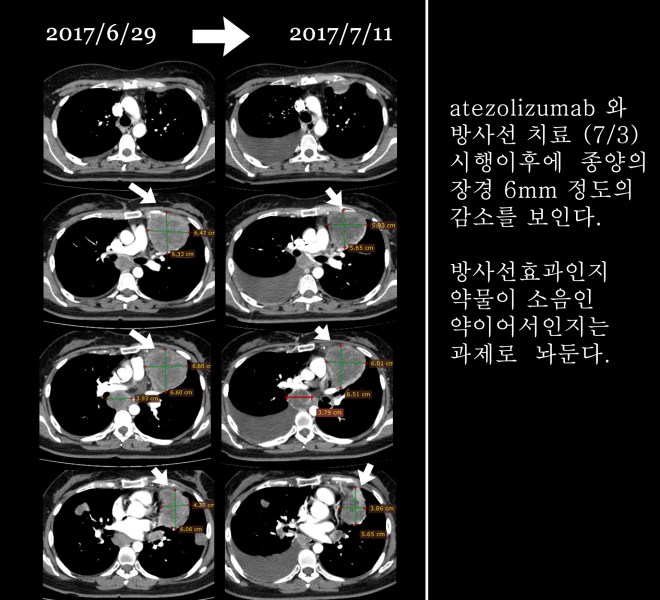
이후 환자는 6월 29일 나벨빈과 젬자의 합성요법의 결과를 보고 나서 주치의가 권유하는 신약을 사용하였다. 티센트릭이라는 방광암에 사용되는 신약으로 비교적 고가의 항암제이다.
티센트릭이라는 상품명으로 불리우는 atezolizumab는 세포자멸 프로그램에 관여하는 단백질에 대항하는 IgG1의 isotype의 단크론항체가 조작된 약물이다. 제네택과 로슈사가 2015년도에 여러가지 임상실험을 시도하였으나 2016년도에 로슈 FDA에 의해 폐암의 분야에 신속한 추적을 하는 프로그램을 허락 받았고, 2016년 5월 FDA는 방광암 치료를 승인을 하였으나 2017년 5월 3차 임상에서 실패하였다.
Atezolizumab (trade name Tecentriq) is a fully humanized, engineered monoclonal antibody of IgG1 isotype against the protein programmed cell death-ligand 1 (PD-L1).[citation needed]In 2015, it was in clinical trials as an immunotherapy for several types of solid tumors.[1] It was under investigation by Genentech/Roche.[citation needed]In April 2016 Roche announced that atezolizumab had been granted fast track status for lung cancer by the FDA.[2]In May 2016 it was approved by the FDA for bladder cancer treatment.[3], but in May 2017 it failed phase 3 trial for second line bladder cancer.
Mechanism of action (wikipedia) 인용
Atezolizumab blocks the interaction of PD-L1 with programmed cell death protein 1 (PD-1) and CD80 receptors (B7-1Rs) . PD-L1 can be highly expressed on certain tumors, which is thought to lead to reduced activation of immune cells (cytotoxic T-cells in particular) that might otherwise recognize and attack the cancer. Inhibition of PD-L1 by atezolizumab can remove this inhibitor effect and thereby engender an anti-tumor response. It is one of several ways to block inhibitory signals related to T-cell activation, a more general strategy known as “immune checkpoint inhibition.”[citation needed]
For some cancers (notably bladder) the probability of benefit is related to PD-L1 expression, but most cancers with PD-L1 expression still do not respond, and many (about 15%) without PD-L1 expression do respond.[citation needed]
Research
As of 2016, it is currently in clinical trials for colorectal cancer, melanoma, breast cancer, non-small-cell lung carcinoma, bladder cancer, renal cell carcinoma.[8][9]
Promising results have been observed for melanoma and non-small-cell lung cancer,[citation needed] and bladder cancer.[1]
A phase 1 trial reported a 19% objective response rate in metastatic triple-negative breast cancer.[10]
Atezolizumab은 프로그램 된 세포 사멸 단백질 1 (PD-1) 및 CD80 수용체(B7-1R)와 PD-L1의 상호 작용을 차단한다. PD-L1은 암을 인식하고 공격 할 수 있는 면역 세포 (특히 세포 독성 T 세포)의 활성화를 감소시키는 것으로 생각되는 특정 종양에서 고도로 발현 될 수 있다. atezolizumab에 의한 PD-L1의 억제는이 억제제 효과를 제거하여 항 종양 반응을 일으킬 수 있다. 이것은 T 세포 활성화와 관련된 억제 신호를 차단하는 여러 방법 중 하나입니다. 이 전략은 ” 면역 검사 점 억제( immun checkpoint inhibition) “라고 알려진 보다 일반적인 전략 이다.
일부 암(특히 방광)의 경우 효과가 있을 가능성은 PD-L1 발현과 관련이 있지만 PD-L1 발현이 있는 대부분의 암은 여전히 반응하지 않으며 PD-L1 발현이 없는 많은 암(약 15 %)이 반응한다. 2016년 현재 대장 암, 흑색 종 , 유방암 , 비소 세포 폐암 , 방광암 , 신 세포 암종에 대한 임상 시험 중이며 유망한 결과는 흑색 종, 비소 세포 폐암, 방광암 등에서 관찰되었다 1 상 임상 시험에서 전이성 3 중 음성 유방암 환자의 객관적 반응률은 19 %였다 . [10
모든 기존약이 안 들으면 지푸라기라도 잡는 심정으로 신약을 시도하는 것은 인지 상정이라고 할 수 있다. 그러나 이 내면에는 새로운 것이 좋은 것, 고가가 좋은 것이라는 감정이 숨어서 이를 허용하고 있는 것이다. 그래서 이성을 마비시키고 막연히 신약 비싼 약을 신앙처럼 생각할 수 있다. 이는 복권에 당첨되기를 바라는 것과 똑같은 마음이다. 그런데 복권이 당첨되지 않으면 몽땅 망해버리는 결과를 가져올 수도 있다. 새로 나온 암 분야의 신약에 대해서 다음과 같이 생각한다. 이 약물들은 미사일 같은 약이라고 볼 수 있다. 창과 칼로 전쟁을 하다가, 총으로 전쟁을 하고 탱크로 쏘아 되면 훨씬 강력하지만, 미사일은 이보다도 훨씬 더하다. 한번에 적을 궤멸할 수 있다. 창칼을 사용하면 적을 죽이는 데 시간이 걸릴 수도 있지만, 총이나 대포 미사일에 비해서 그 상해가 덜하다. 항암제가 만약 체질에 안 맞으면 그 총구가 적군을 향하지 않고, 아군을 향한다. 즉 최신 항암제는 좋기도 하지만 – 즉 극적인 반전을 일으킬 수도 있지만 – 자칫하면 되돌릴 수 없는 화를 불러 일으키기도 한다.
티센트릭이라고 불리우는 이 약물은 내가 처음 접해 보는 약물이고, 이 환자는 7월 초에 티센트릭과 방사선 요법을 같이 시행하였다. 그리고 좌측 폐에 이 약물 때문인지 방사선 때문인지 몰라도 약간은 종양의 감소된 부분을 볼 수 있었지만 전반적으로는 너무 말기적으로 종양이 확산된 것을 볼 수 있었다.
여기서 또 하나 주목할 것은 뇌전이 여부이다. 5월중에 촬영된 MR 과 7월 중에 두통이 심해져서 촬영된 MR 사이에는 매우 크다란 종양이 이해할 수 없을 정도로 퍼져있었기 때문이다.
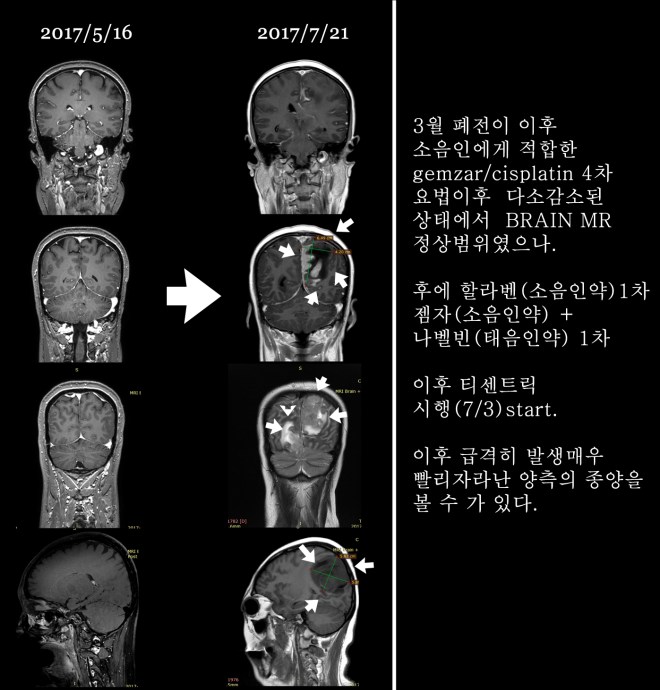
여기서 두 가지 가정이 가능하다. 과연 나벨빈 한 차례로 이렇게까지 폐와 뇌에 종양이 빨리 퍼질 수가 있을까? 물론 말기암의 경우에는 속도가 빠르지만 5월 중에 전혀 보이지 않던 뇌의 종양이 갑자기 이렇게게까지 퍼지는 것은 내 생각에는 신약 덕분이라고 생각한다. 폐의 종양을 줄일 수 있었던 것은 방사선에 대한 일시적 효과였던 것이고 오히려 신약이 체질에 안 받아서 이같이 키웠다는 가정도 해 보지만 첫 case라 단언하기는 어렵다.
그래서 환자들에게 권유한다. 너무 최근에 몇몇 선생은 항암제가 안 듣는다며 돈이 있냐고 신약을 써보겠느냐고 권하는 것을 보는데, 이는 체질을 모르고 시행할 때는 정말로 악화되어서 뒤로 돌아갈 수 없을 정도가 된다. 그러므로 아무리 모험심이 강해도 함부로 신약을 마치 천사의 손길처럼 생각하고 시행해서는 안 된다는 점을 명심하기 바란다.
이 환자는 이같이 커다란 종양 때문에 뇌의 부종과 통증을 견디지 못하고 서울대로 가서 바로 사망을 하였으니 정말로 유방암 2기 환자가 1년만에 약물의 오류로 인하여서 이같이 빨리 자라서 불행을 초래할 수도 있다는 생각을 가지고 약물 선택에 신중해야 한다 .